Teksti: Diabeteshoitaja Kaja Normet, Diabetesliitto
Jatkuva sensorointi on tullut osaksi diabetesta sairastavan arkea. Etävastaanotot yleistyvät ja asiakkailta toivotaan yhä aktiivisempaa roolia omahoidon suunnittelussa. Useimmissa hoitopaikoissa odotetaan, että asiakas tutkisi sensorin purkutietoja jo ennen vastaanottoa. Kun oman diabeteksen nykytilanteesta on kattava kuva, todennäköisesti myös ote hoidon suunnitteluun on paljon aktiivisempi. Mitä mittaustuloksista kannattaa tutkia?
Sensorin purkutietoja tutkimalla saat selville, miten nykyinen insuliinihoitosi palvelee sinua. Onko perusinsuliinitaso hoidossa paras mahdollinen? Ovatko pikainsuliini-hiilihydraatti -suhteet sopivia? Miten pikainsuliinin annosteluajankohta vaikuttaa aterianjälkeisiin glukoosikäyriin? Onko korjausannos riittävä? Ovatko pumppuhoidossa annosoppaan asetukset ja korkean/matalan glukoosin raja-arvot kohdallaan?
Näet myös, miten esimerkiksi tunteet, uni, vuorokausirytmi, henkinen hyvinvointi, aktiviteetit, ruokavalio, syömisrytmi ja erilaiset arjen valinnat vaikuttavat glukoositasapainoon. Purkutietojen tutkiminen voi paljastaa asioita, joista et ollut aikaisemmin tietoinen, kuten vaikka oireettomat hypoglykemiat ja kuukautiskierron, erityyppisen ruuan, pumpun infuusiosetin vaihdon, aamunkoittoilmiön tai stressin vaikutukset.
Purkutietojen tutkiminen voi olla hyödyllinen työkalu liikuntaa harrastavalle. Se osoittaa, miten glukoositaso vaihtelee liikunnan aikana ja sen jälkeen, ja onko ehkä syytä muuttaa liikunnan aikana vaikuttavan insuliinin määrää tai tankata hiilihydraatteja. Tulisiko liikunnan jälkeiselle aterialle pistää maltillisemmin insuliinia? Tarvitaanko insuliinipumpussa liikunnanjälkeisiksi tunneiksi tilapäistä perusannoksen vähennystä?
Miten paljon glukoositasosi vaihtelee?
Nykyään kiinnitetään hoitotasapainon seurannassa erityistä huomiota glukoositason vaihtelevuuden arviointiin, sillä tutkimuksissa on löydetty yhteyksiä suuren glukoositasojen vaihtelun ja lisäsairauksien kehittymisen välillä. Glukoositason vaihtelevuutta kuvaavat muuttujat sensorin purkuraportissa ovat:
– Aika tavoitteessa (”time in range”, TIR), eli tavoitealueella 3,9–10.0 mmol/l olevien glukoosiarvojen osuus kaikista mittauksista. TIR-tavoite määritellään yksilöllisesti muun muassa iän, terveydentilan, hypoglykemiariskin, diabetestyypin ja hoitomuodon mukaan. Tyypin 1 diabetesta sairastavien hoidossa pyritään siihen, että mittaustuloksista yli 70 prosenttia olisi tavoitealueella.
– Keskihajonta (SD), eli miten kaukana mittaustulokset ovat tulosten keskiarvosta. Tavoite on 3 mmol/l tai alle.
– Variaatiokerroin (CV) kuvaa, miten usein sensorin glukoosiarvo vaihtelee suhteessa tulosten keskiarvoon. Tavoite on alle 36 prosentissa mittauksista.
Purkutietojen hyödyntäminen tavallisina päivinä
Suomessa yleisemin käytettävät purkuohjelmat ovat: LibreView (Freestyle Libre), CareLink (Medtronic), Clarity (Dexcom) ja Diasend (universaali). Tässä jutussa ei tarkastella mittaustietojen purkua laitekohtaisesti vaan yleisemmällä tasolla.
Pohdi ennen purkuraportin tutkimista hetken nykytilannettasi. Miten olet jaksanut? Mikä hoidossasi toimii? Mikä aiheuttaa haasteita, mikä askarruttaa? Palveleeko nykyinen hoito sinua?
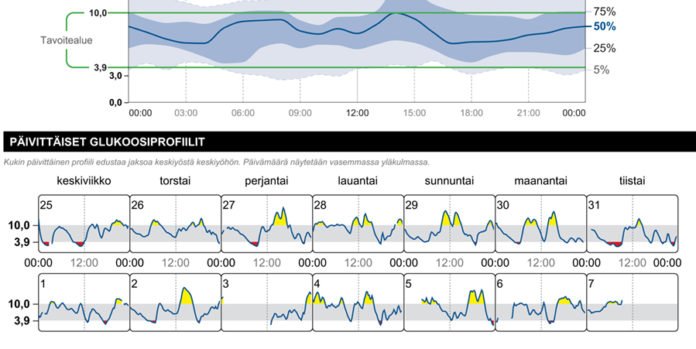
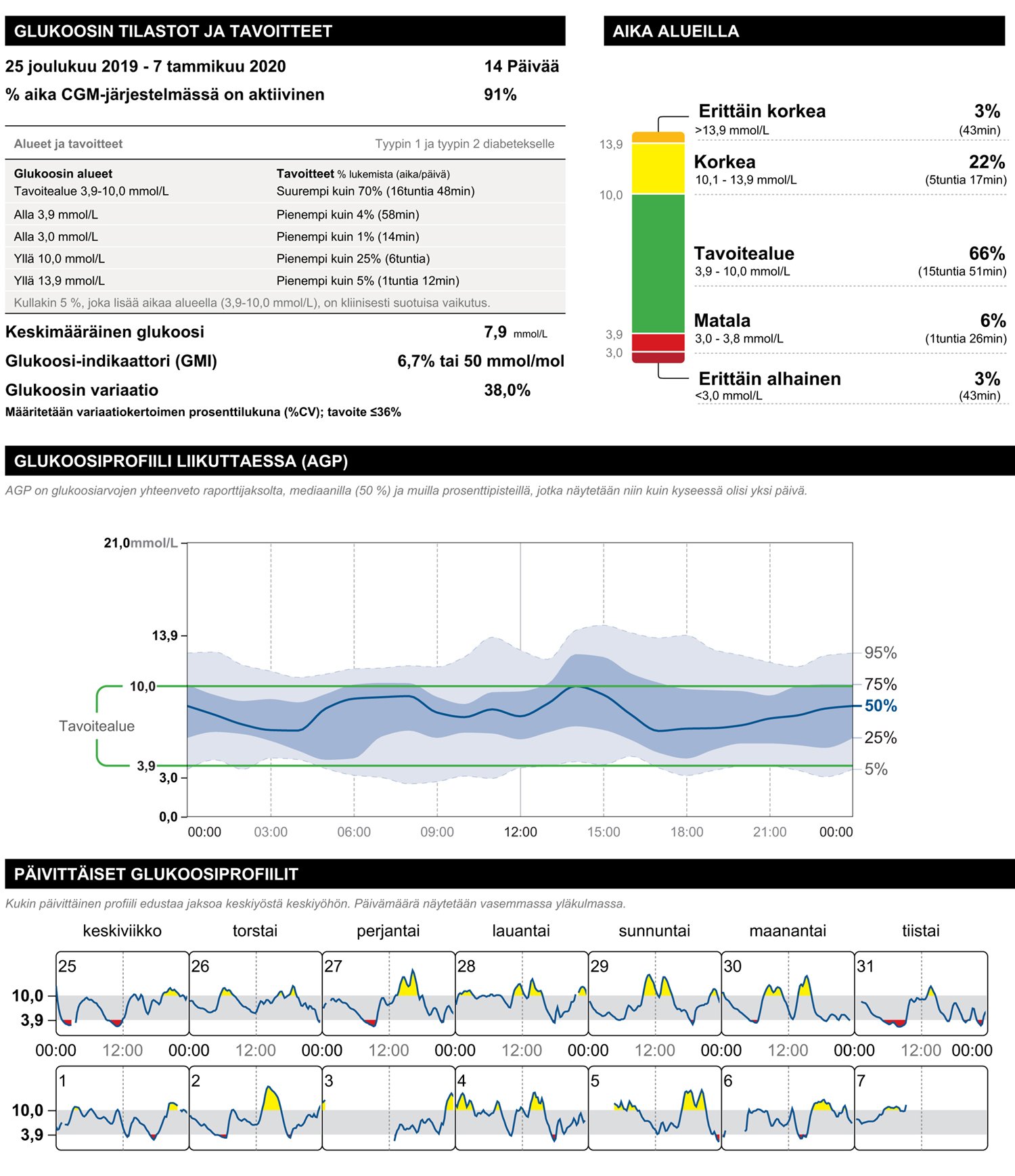
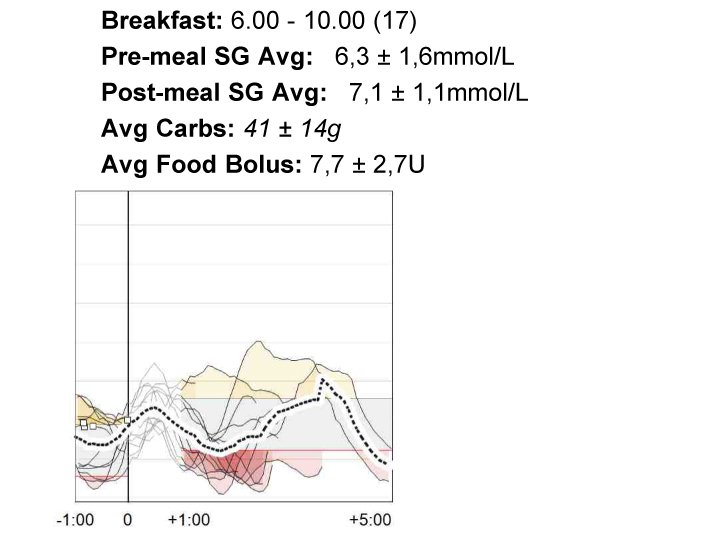
Alustavan kokonaiskuvan saamiseksi kannattaa ensimmäiseksi tarkastella raportin koontisivua eli sen ensimmäistä ja toista sivua. Siinä näkyy koko seurantajakson keskimääräinen glukoosiprofiili, glukoositason vaihtelevuutta kuvaavat muuttujat ja arvioitu HbA1c-arvo, joka voi olla hoidon nykytilanteen arvioinnissa jopa oleellisempi tieto kuin verestä mitattu HbA1c-arvo.
Pohdittavia asioita
Esiintyykö hypoglykemioita ja mihin vuorokauden aikaan? Hypoglykemioilla on glukoositason vaihtelevuuden kannalta ratkaiseva rooli: mitä enemmän hypoglykemioita esiintyy, sitä enemmän glukoositaso vaihtelee. Kun löydät hypoglykemioiden taustalla olevat syyt ja saat ne vähenemään, todennäköisesti tavoitealueella olleiden glukoosiarvojen määrä kasvaa ja glukoositason vaihtelevuus vähenee. Mahdollisia hypoglykemioiden taustalla olevia syitä voivat olla liiallinen perusinsuliinin tai ateriainsuliinin vaikutus, päällekkäiset ja/tai liian isot korjausinsuliinimäärät tai kuormittava, arjesta poikkeava liikuntasuoritus. Insuliini voi vaikuttaa tehokkaammin jopa 24 tuntia liikunnan jälkeen. Hypoglykemiarajan alapuolella eli alle 3,9 mmol/l olevien glukoosiarvojen osuuden tulisi olla alle 5 prosenttia mittaustuloksista.
Mihin aikaan vuorokaudesta glukoositaso on korkeimmillaan? Mikä siihen voisi olla syynä? Ovatko perusinsuliinimäärä ja insuliini-hiilihydraatti -suhde oikealla tasolla? Annosteletko pikainsuliinin ennen ateriaa? Liian korkeiden glukoosiarvojen osuuden tulisi jäädä hoidossasi alle 25 prosenttiin mittaustuloksista.
Mihin aikaan vuorokaudesta glukoosi on tavoitetasolla? Tämä kertoo onnistumisistasi ja siitä että insuliinihoito toimii.
Sopiva pikainsuliinin ja perusinsuliinin suhde. Tämä edellyttää, että olet syöttänyt seurantalaitteeseen tai insuliinipumppuun kaikki annostelemasi insuliinit. Lähtökohtaisesti sopiva suhde voisi olla 40–50 prosenttia perusinsuliinia ja 60–50 prosenttia pikainsuliinia. Ihanteellinen perusinsuliinimäärä on koko insuliinihoidon perusta.
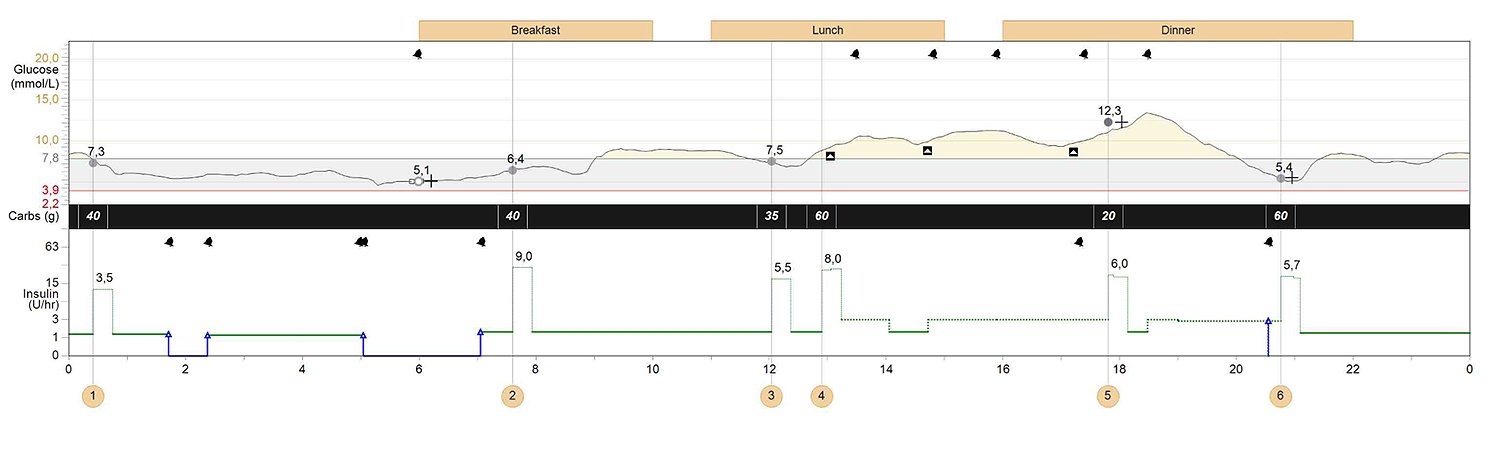
Kuva1. Libre View-purkuohjelman ensimmäinen sivu: AGP-raportti viimeisen 14 päivän ajalta. Jutun kuvat saa isommiksi klikkaamalla niitä hiirellä.
Viikkokohtaiset tiedot
Viikkonäkymä-sivulta voit etsiä toistuvia trendejä. Vertaa eri päiviä toisiinsa. Tutki, näkyykö käyrissä eroa arkipäivien ja viikonloppujen välillä? Jos hypoglykemioita esiintyy, keskittyvätkö ne tiettyihin päiviin ja onko niiden taustalla ollut joku arjesta poikkeava tapahtuma? Miten liikunta ja vähäisen liikkumisen päivät ja erilaiset työvuorot vaikuttavat glukoosikäyriin? Trendien hahmottamisen helpottamiseksi voit jakaa vuorokauden osiin: ilta–aamu, päiväaika, alkuilta–keskiyö.
Katso käyristä, millainen glukoositaso on alkuyöstä ja mihin suuntaan se muuttuu aamua kohden. Mihin aikaan yöstä glukoositaso on matalimmillaan ja onko aamuyöllä nähtävissä nousuja (aamunkoittoilmiön mahdollisuus)? Miten glukoositaso muuttuu aterioiden välissä? Laskeeko vai nouseeko glukoositaso ennen seuraavaa ateriaa?
Pohdittavia asioita
Onko hoidossasi yön ja päiväajan perusinsuliinitaso riittävä? Onko iltapalle annosteltava pikainsuliiniannos riittävä? Mikä voisi olla sinulle sopiva glukoositaso nukkumaan mennessä? Glukoositaso ei saisi yön aikana laskea tai nousta enemmän kuin 2–3 mmol/l, muuten perusinsuliinin määrä on liian korkea tai liian matala. Jos glukoositaso nousee usein ennen seuraavaa ateriaa, se voi johtua liian pienestä perusinsuliinimäärästä.
Tutki aterianjälkeisiä glukoosikäyriä. Mihin sijoittuu aterianjälkeinen glukoosipiikki? Millä tasolla glukoosi on kahden tunnin kuluttua ateriasta? Eroa ateriaa edeltävään glukoositasoon saisi olla enintään 2–3 mmol/l.
Onko hoidossasi insuliini-hiilihydraatti -suhde oikea päivän eri aterioille? Onko ateriainsuliin ajoitus oikea? Jos aterianjälkeinen glukoosipiikki nousee hyvin korkealle, esimerkiksi yli 15 mmol/l, ateriainsuliini voi vaikuttaa liian hitaasti. Silloin ateriainsuliinin annostelu vähän aikaisemmin voi auttaa. Myös pistos- tai kanyylipaikkojen vaihtaminen voi parantaa insuliinin vaikutusta. Pohdi, minkä verran otat huomioon ateriatilanteissa sensorin trendinuolia. Jos ateriaa edeltävä glukoositaso on sensorinuolen mukaan nousemassa tai laskemassa, aterialle annosteltavaa insuliiniannosta voi olla syytä muuttaa sen mukaan.
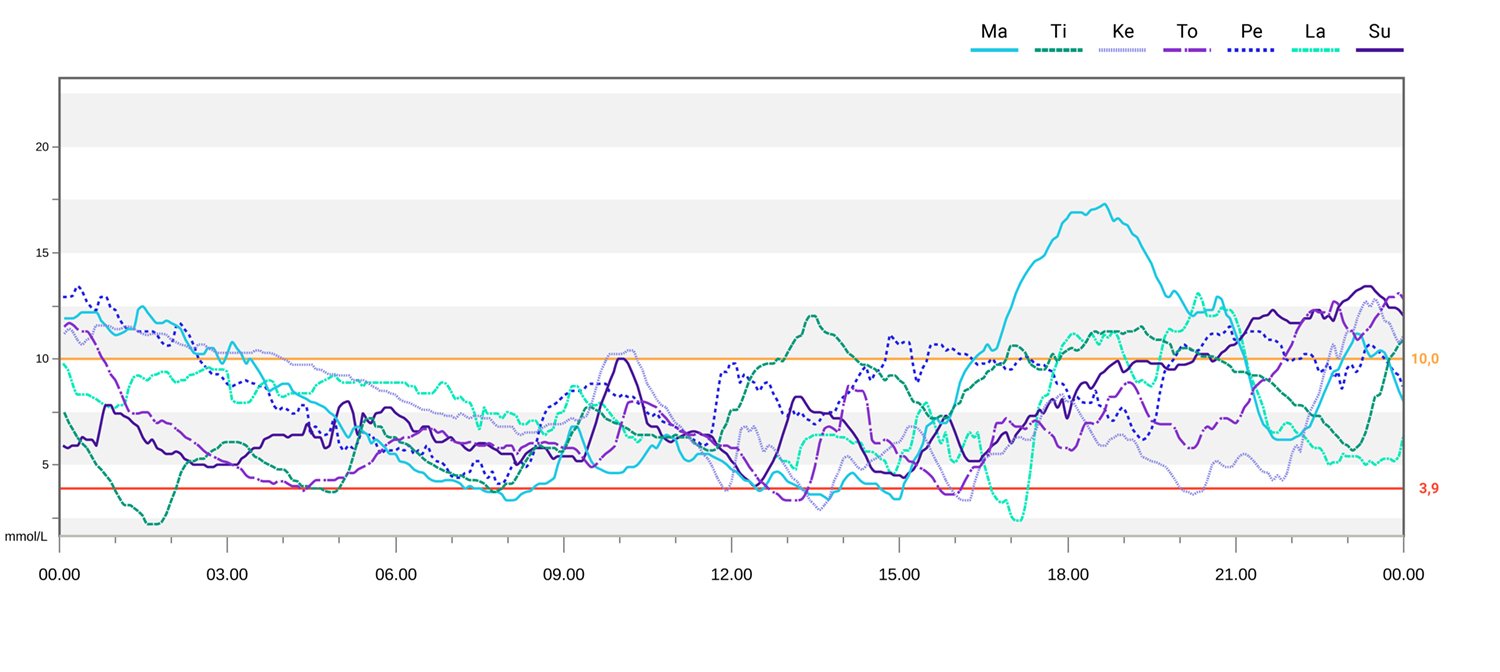 Kuva 2. Viikkonäkymä Clarityssa. Suurin osa glukoosikäyristä sijoittuu tavoitealueen 3,9–10 mmol/l sisälle. Joukossa on muutamia hypoglykemian jälkeisiä glukoositason nousuja. Hypoglykemiat kohdistuvat enimmäkseen iltapäivään. Pienet iltapalan jälkeiset nousut on korjattu ennen nukkumaanmenoa ja korjausannokset vaikuttavat olevan sopivia. Tämä on säännöllisesti liikuntaa harrastavan, pumppuhoitoisen ihmisen viikkonäkymä. Pohdittavaa: hypoglykemioiden takana olevat syyt ja iltapäivän insuliiniasetukset pumpussa. Koska sensorin käyttäjä treenaa aamupäivisin, hän voi harkita ateriaboluksen määrän pienentämistä treenin jälkeisellä aterialla tai tilapäisen perusannoksen vähentämistä liikunnan jälkeisten tuntien ajaksi. Myös iltapalan insuliini-hiilihydraatti -suhdetta voisi tarkastella. Kokonaisuudessa glukoositasapaino on erinomainen.
Kuva 2. Viikkonäkymä Clarityssa. Suurin osa glukoosikäyristä sijoittuu tavoitealueen 3,9–10 mmol/l sisälle. Joukossa on muutamia hypoglykemian jälkeisiä glukoositason nousuja. Hypoglykemiat kohdistuvat enimmäkseen iltapäivään. Pienet iltapalan jälkeiset nousut on korjattu ennen nukkumaanmenoa ja korjausannokset vaikuttavat olevan sopivia. Tämä on säännöllisesti liikuntaa harrastavan, pumppuhoitoisen ihmisen viikkonäkymä. Pohdittavaa: hypoglykemioiden takana olevat syyt ja iltapäivän insuliiniasetukset pumpussa. Koska sensorin käyttäjä treenaa aamupäivisin, hän voi harkita ateriaboluksen määrän pienentämistä treenin jälkeisellä aterialla tai tilapäisen perusannoksen vähentämistä liikunnan jälkeisten tuntien ajaksi. Myös iltapalan insuliini-hiilihydraatti -suhdetta voisi tarkastella. Kokonaisuudessa glukoositasapaino on erinomainen.
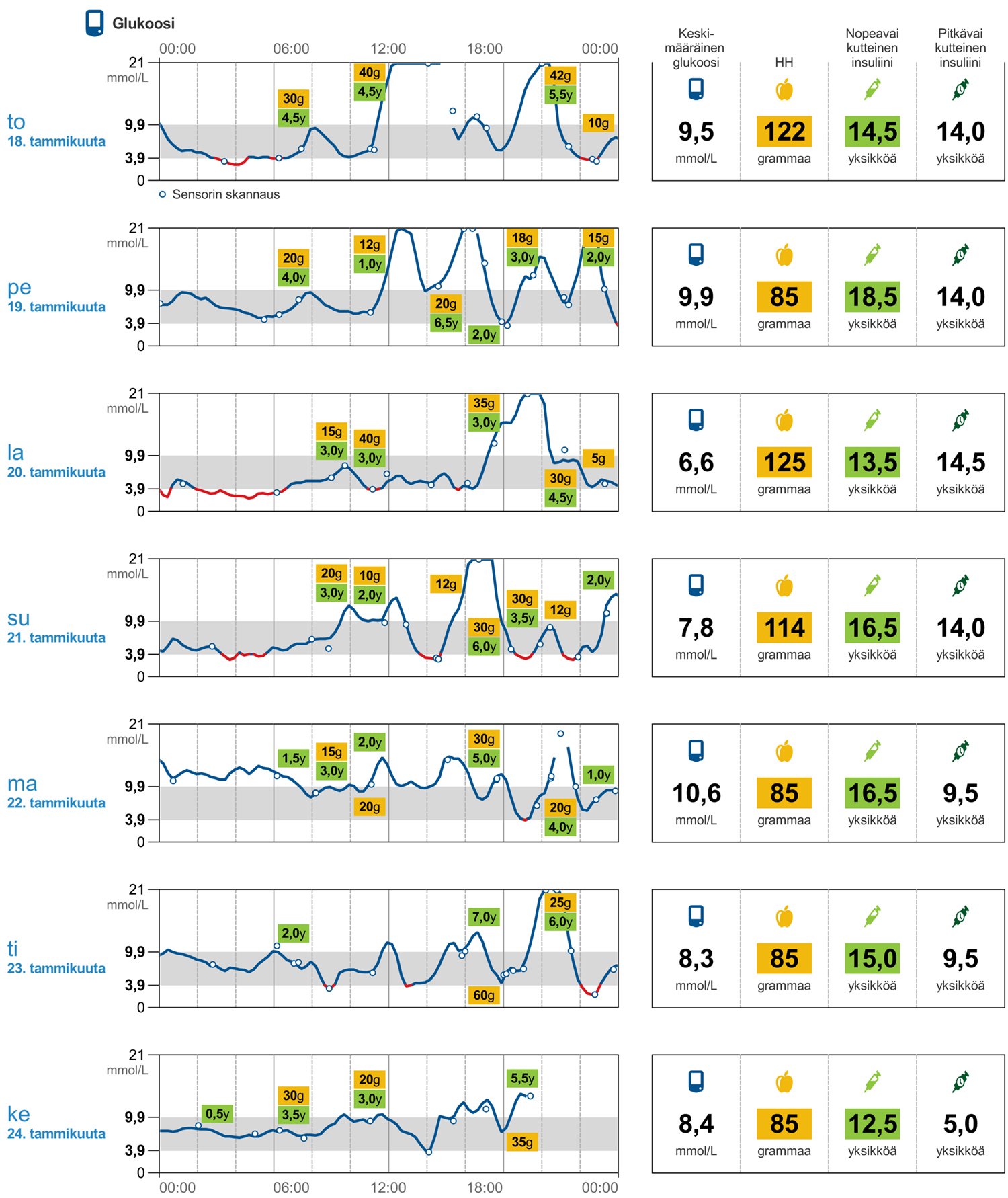
Kuva 3. Viikkokohtainen yhteenveto (LibreView). Yönaikaiset glukoositasot ovat melko tasaisia, minkä perusteella voisi olettaa, että perusinsuliinitaso hoidossa on sopiva. Jos nukkumaanmenoa edeltävä glukoositaso on korkea, myös aamun glukoosiarvo on koholla. Muutama yöllinen hypoglykemia on voinut johtua iltapalalle pistetyn pikainsuliinin liian isosta määrästä, jolloin glukoositaso on jo alkuyöstä ollut liian matala. Aamupalan ja lounaan jälkeiset glukoosinousut ovat enimmäkseen maltillisia. Iltapäivän ja alkuillan aterioiden pikainsuliinipistokset unohtuvat usein, jolloin korkeita verensokereita on korjattu jälkikäteen, joskus liiankin rohkeasti. Pohdittavaa: sopivan insuliini/hiilihydraatti -suhteen löytyminen iltapalalle. Mikä voisi olla turvallinen glukoositaso ennen nukkumaanmenoa? Mikä voisi olla sopiva korjaussuhde? Mikä tukisi sitä, että iltapäivän ja illan aterioille tulisi annosteltua pikainsuliini oikea-aikaisesti? Kun insuliini- ja hiilihydraattimäärät on kirjattu seurantalaitteeseen, raportista tulee entistä kattavampi.
Päiväkohtaiset tiedot
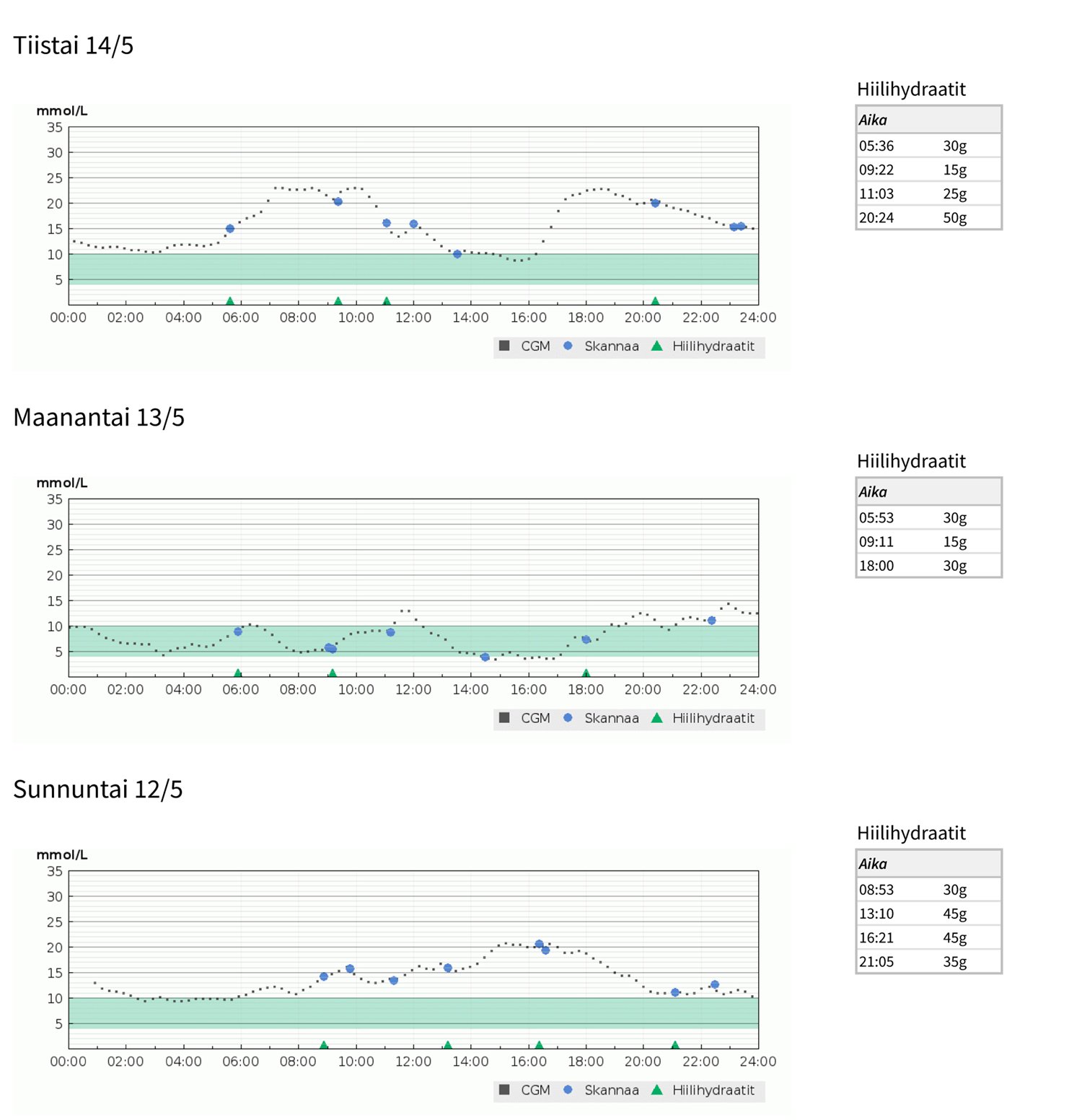
Tarkastele myös yksittäisiä päiviä glukoositason vaihtelevuuden kannalta. Vertaa päiviä toisiinsa. Siirry käyriä tutkiessasi ajassa taaksepäin ja pohdi, mistä mahdollinen matala tai korkea glukoositaso on voinut johtua. Näin voit saada lisätietoa esimerkiksi stressin, liikunnan, herkuttelun ja alkoholin yksilöllisistä vaikutuksista glukoositasapainoosi. Koska päiväkohtaisessa raportissa käyrät ovat väljempiä, siitä näkee paremmin, miten esimerkiksi pikainsuliinin vaikutus ateriatilanteissa tai korkean glukoosin korjauksissa toimii.
Kuva 4: Päiväkohtainen näkymä (LibreView): Sensorinkäyttäjä on aktiivista elämää viettävä nuori, joka hoitaa diabetesta hyvin itsenäisesti. Käyrissä näkyy edellisen päivän iltaherkuttelun vaikutus myöhäisillan ja alkuyön glukoosiarvoihin. Muutamat isommat glukoosiarvojen nousut ovat johtuneet ateriainsuliinin unohtamisesta. Kohonneita lukemia on korjattu jälkikäteen melko onnistuneesti. Pohdittavaa: Mikä tukisi sitä, että ateriainsuliini tulisi pistettyä jokaiselle aterialle ennen ateriaa? Voisiko herkutteluhetket siirtää aikaisempaan ajankohtaan, esimerkiksi päiväaikaan, jolloin niistä johtuvia glukoosinousuja olisi helpompi hallita?
Kuva 5: Diasend-purkuohjelman päiväkohtainen näkymä. Onnistumisista ja hyvistä päivistä kannattaa aina palkita itseään. Mikä on onnistunut erityisesti, ja miten tällaisia asioita voisi lisätä? Keskimmäisen päivän kohdalla ateriainsuliini on annosteltu ennen ateriaa.
Kuva 6: Päiväkohtainen sivu (Care Link). Tässä on Medtronic 640G-pumpun käyttäjän käyrä. Pumpussa on automaattinen insuliiniannostelun pysäytys, kun verensokeri on matala. Kuvan yläosassa on vuorokauden glukoosikäyrä, jossa näkyvät ateriatilanteet ja niille otetut bolukset (vihreät pylväät). Horisontaalisesti kulkeva vihreä viiva kuvaa insuliinipumpun perusannostusta (basal) ja siniset kohdat ovat pumpun tekemiä basaalin annostelun keskeytyksiä, jotka tehokkaasti ehkäisevät yölliset hypoglykemiat
Ateriakohtaiset tiedot
Osassa glukoosisensorien purkuraportteja löytyy tietoa myös päivän eri ateriatilanteista. Sitä voi hyödyntää muun muassa sopivien insuliini-hiilihydraatti -suhteiden löytämisessä.
Kuva 7: Siivu seurantajakson lounasaterioiden glukoosiprofiileista (Care Link). Kuvassa näkyy liian voimakas ateriainsuliinin vaikutus. Pystyviiva ja 0 kuvastaa ateriatilanteen alkua, tunti ennen ateriaa, tunti aterian jälkeen. Oleellista on sopivan insuliini/hiilihydraatti -suhteen löytäminen lounaalle.
Täydentävät tiedot
Täydentävät tiedot voivat tarkentaa hoidon mahdollisia epäkohtia, tukea ja motivoida hoidon suunnittelua ja toimintatapojen muuttamista.
– Laiteasetukset (hälytysrajat, sensorin käyttöaktiivisuus)
– Skannaustiheys (Libre).
– Pumppuhoidossa pumpun annosoppaan asetukset, matalan ja korkean tavoiterajat, infuusiosetin vaihto.
– Purkuraportin ohjaavat sivut, jotka voivat auttaa hahmottamaan, mihin aikaan vuorokaudesta liian matalien ja liian korkeiden glukoosiarvojen riski on suurimmillaan ja mistä ne voisivat johtua.
Miten kannustaa itseä?
Monille diabetesta sairastaville tulee elämässään eteen jaksoja, jossa voimat eivät aina riitä huolelliseen hoitoon. Kun hoito väsyttää, silloin ei välttämättä huvita katsoa edes sensorin purkutietoja, koska käyrät voivat tuottaa pettymyksen ja voi tulla tunne, että on täysin epäonnistunut diabeteksen hoidossa.
On totta, että sensorin purkutiedot tuovat tarkasti esiin sen hetkisen hoitotilanteen. Mutta elämä saakin näkyä sensorikäyrissä. Positiivista on, että vaikka raportissa näkyvät hoidon epäkohdat, siinä näkyvät myös onnistumiset. Itseasiassa onnistumiset ja toimintatapamuutokset näkyvät raporteissa lähes välittömästi: ensin päiväkohtaisissa käyrissä, mutta jo muutamassa päivässä myös TIR- ja muissa glukoositason vaihtelevuutta kuvaavissa muuttujissa. Niihin keskittymällä huomaat, miten paljon todella voit vaikuttaa omahoitoosi!
Varaa säännöllisin väliajoin aikaa itsellesi ja diabeteksellesi. Sensorin purkutietojen tutkiskelu tarjoaa mahdollisuuden pysähtyä pohtimaan omia asioita. Loppujen lopuksi tärkeintä olet sinä ja se, mitä sinulle kuuluu! Valmistautuessasi vastaanotolle, voit esittää itsellesi kaksi kysymystä: ”Miten voisin elää omannäköistä elämää ja soveltaa diabeteksen hoidon siihen, niin että se tukee jaksamistani ja kuormittaa minua mahdollisimman vähän?” ja ”Miten minä itse ja miten hoitohenkilökunta voivat auttaa siinä?”.