Av Anu-Maaria Hämäläinen, specialistläkare
• I övre delen av bukhålan, i en buktning av tunntarmen, ligger bukspottkörteln som producerar insulin. Vad behöver vi insulin till och hur fungerar insulin?
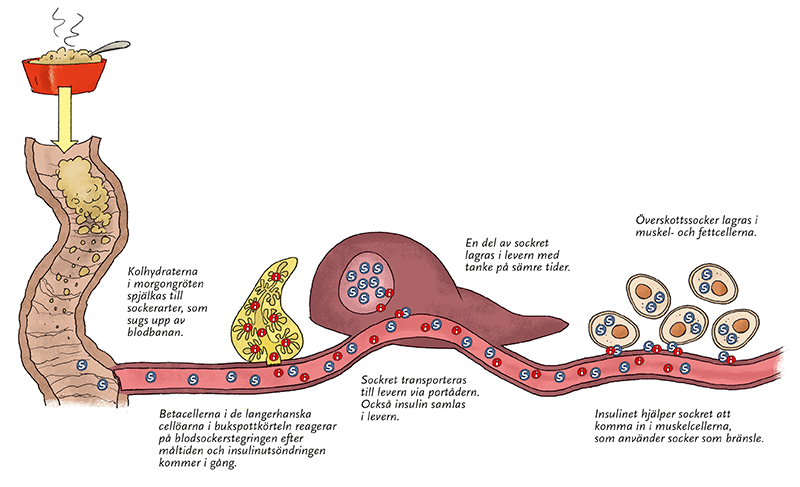
Ditt morgonmål består kanske av en tallrik havregrynsgröt eller ett par smörgåsar. De innehåller kolhydrater som är energigivande näringsämnen och omvandlas till socker. Gröten går vidare till magen och tarmarna och kolhydraterna spjälkas så småningom till allt mindre sockerarter.
Sockret sugs upp av tarmarna och kommer in i blodbanan. Från blodbanan går sockret vidare ut i kroppen för att producera energi. För det behövs det insulin från bukspottkörteln. Man brukar kalla processen insulinnyckel, med andra ord insulinet öppnar dörren för sockret som kan stiga in i cellerna i blodkärlen. Inne i cellerna används sockret för att producera energi. Det är den mest kända effekten av insulin.
I bukspottkörteln produceras insulin av betaceller i de langerhanska cellöarna. Det kallas basinsulin. Dessutom har betacellerna något som kan betecknas som en blodsockermätare, som reagerar på blodsockerstegring efter maten. Då startar insulinutsöndringen under en måltid.
I den första fasen av utsöndringen förbereds levern och kroppen för att ta emot absorberbar näring. Därefter producerar bukspottkörteln i en eller två timmar så mycket insulin att det räcker för att jämna ut den blodsockerstegring som orsakas av sockret från tarmen. Insulinhalten i blodet är allra högst samtidigt som blodsockret når sin kulmen. Hos friska individer ligger blodsockret därmed vanligen kring 4–8 mmol/l.
När insulinutsöndringen drar igång medverkar också tarmhormoner (inkretinhormoner), som utsöndras i blodbanan i takt med att kymus, den vällingliknande vätskan, går vidare från magsäcken till tunntarmen. GLP-1, glukagonlik peptid, är det viktigaste tarmhormonet.
När insulin utsöndras utövar det sin första effekt i levern. Levern är belägen till höger i övre buken, strax bredvid bukspottkörteln och tarmarna. När blodbanan tagit upp sockret ur tarmen transporteras det först vidare till levern via portådern. Samtidigt når insulinet från bukspottkörteln fram till levern.
Med hjälp av insulinet lagrar levern en del av sockret med tanke på ”sämre tider”. Det upplagrade sockret i levern kallas glykogen. Det kan användas för att höja blodsockret vid fasta eller när blodsockret sjunker för lågt hos en diabetiker. Å andra sidan bromsar insulinet upp nybildningen av socker i levern, glukoneogenesen. Därmed har insulinet två metoder att få blodsockret att sjunka.
Insulinet hjälper sockret att komma in i muskelcellerna, som använder socker som energikälla. När det går in mer socker i cellen än den kan förbruka, lagras resten av sockret i cellen och används senare. Muskelcellerna har alltså sina egna små socker- eller glykogenförråd. Också fettceller kan lagra överskottsenergi med hjälp av insulin. När du äter mer socker eller fett än kroppen behöver, lagras överskottet i fett. Människokroppen har således ett flertal inbyggda reservsystem för dels kortvarig fasta, dels längre hungerår.
Insulinet hjälper musklerna i deras byggarbete. Det ökar bildningen av proteiner och förhindrar att de sönderfaller. Proteiner är byggmaterial som kroppen behöver. Det brukar sägas att insulin också är ett anabolt hormon.
De langerhanska cellöarna innehåller inte bara insulinproducerande betaceller utan också glukagonproducerande alfaceller. Glukagon är insulinets motpol, en så kallad insulinantagonist, och det gör precis det motsatta. Glukagon försöker få blodsockret att stiga exempelvis genom att frisätta socker i levern. Insulinet i sin tur får glukagonproduktionen att minska. Många hormoner samverkar alltså och har antagonistiska effekter.
Vid typ 1-diabetes förstörs betacellerna i bukspottkörteln av en autoimmun inflammation. Då finns det inte tillräckligt mycket insulin för att blodsockret ska ligga på normal nivå. Följaktligen måste det kroppsegna insulinet ersättas med insulininjektioner.
Det är inte alltid lätt att hitta det rätta insulinpreparatet för att ersätta den basala insulinsekretionen och insulinutsöndringen efter en måltid. Det är först de senaste tjugo år som forskarna har lärt sig förändra molekylen för mänskligt insulin. Dagens insulinpreparat har mycket divergerande egenskaper beträffande insulineffekten och verkningstiden. En del av dem är tänkta att ersätta utsöndringen av basinsulin, medan andra är direktverkande i samband med måltider.
Vid ersättningsbehandling med insulin måste man ofta fundera över vad som är lagom eller tillräckligt stor daglig dos. Det finns nämligen inget absolut mått. Människor kan vara i samma ålder och av samma storlek och ha likadana motionsvanor. Ändå kan de ha mycket olika behov av insulin. Du kan alltså inte jämföra din insulindos med kompisens eller grannens insulindos.
Man vet också att insulinbehovet kan variera stort från dag till dag. Därför är det bra att känna till vilka genomsnittliga doser som funkar i ens egen kropp och hur de ska justeras vid ökade motionsaktiviteter eller under sjukdagar. Det är således till stor hjälp att regelbundet mäta blodsockret varje dag.
Vid typ 2-diabetes är problemet inte att insulinutsöndringen upphör. Till en början utsöndrar bukspottkörteln rentav för mycket insulin, men insulinet förmår inte hjälpa till tillräckligt mycket för att sockret ska gå in cellerna. Man brukar kalla det insulinresistens. I det långa loppet kan bukspottkörteln ta stryk när den jobbar på med insulinproduktionen. Då sinar insulinproduktionen också vid typ 2-diabetes och kroppen får mindre insulin än den behöver. Otillräcklig insulinfrisättning kan kompenseras med en rad läkemedel. Ibland måste insulinutsöndringen ersättas med insulininjektioner.
Insulin är ett hormon. Det reglerar energiomsättningen i kroppen via flera olika verkningsmekanismer i flera organ. Framför allt reglerar insulin sockret, men det utövar också sin effekt på proteinomsättningen och fettmetabolismen.